
En France, les parodontopathies touchent plus de 80% des adultes de 35 et 44 ans. C’est une enquête de l’ICSII, menée par l’ADF sous l’égide de l’OMS qui nous rapporte ces chiffres.
Les maladies parodontales sont l’ensemble des pathologies qui touchent les tissus de soutien des dents, appelés parodonte. Les quatre tissus qui composent le parodonte sont :
Lorsqu’une pathologie affecte tout le parodonte, on la qualifie de parodontite. Si elle ne touche qu’une partie des tissus, on emploie des termes spécifiques (la gingivite lorsqu’il y a une inflammation de la gencive, l’alvéolyse s’il y a une perte osseuse).
Les maladies du parodonte sont causées par la plaque dentaire. La plaque dentaire est constituée d’un ensemble microbien dont font partie les bactéries, les virus, les protozoaires, et les levures.
La plaque dentaire peut être éliminée en maintenant une bonne hygiène bucco-dentaire quotidienne. Ainsi, il est possible d’éviter et de prévenir très simplement les parodontites courantes sans cause génétique.
La gingivite se présente sous cinq classes :
Comme pour les gingivites, il existe plusieurs classes de parodontopathies :
Des conséquences mortifères sur la dentition
Les affections du parodonte sont des maladies bactériennes qui consument l’os de maintien des racines dentaires. Lorsque ce tissu osseux d’ancrage est détruit, on parle de déchaussement des dents qui peut aboutir à la perte des dents. Les maladies du parodonte sont une des causes majeures de l’édentement de l’adulte.
Le défaut d’hygiène bucco-dentaire a de lourdes conséquences sur la santé de la dentition et de l’organisme.
Il est primordial d’effectuer un brossage des dents quotidien efficace grâce aux outils suivants :
Les principes globaux des protocoles de soins des parodontopathies sont clairement établis depuis de nombreuses années sur le plan médical ; ils ont peu évolué depuis. Cependant, des progrès dans la recherche ont été réalisés, notamment sur les tissus utilisés et leur application. Des progrès ont été probants dans l’utilisation des matériaux de comblements synthétiques et des membranes collagéniques.
L’innovation se trouve du côté de l’approche globale des plateaux techniques médicalisés. La sédation permet aujourd’hui de réaliser plusieurs interventions sur le parodonte en une seule fois au bloc opératoire.
Ces protocoles novateurs sont appliqués dans le respect des obligations médico-légales en vigueur. Ils affinent les résultats des soins, puisqu’ils permettent une meilleure gestion de l’anxiété du patient, et limitent donc les inflammations et les saignements.
De plus, le temps des traitements étant optimisé, le parodonte est moins exposé à l’air libre durant l’opération. Les résultats sont moins aléatoires.
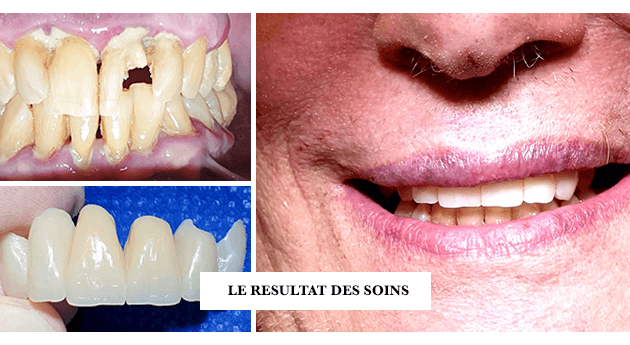
ONE SHOT : 2 HEURES SOUS SEDATION.
RECONSTRUCTION DU SOURIRE TEMPORAIRE EN RÉSINE COMPOSITE SCULPTÉE EN CFAO.
Extraction des dents condamnées, curetage de la parodontite, greffes osseuse et dentisterie régénérative, a-PRF et i-PRF, pose du bridge temporaire immédiatement en attente des sinus lift gauche et droite, des extractions des dents résiduelles, de la pose des implants et de la mise en charge immédiate ou MCI d’un bridge complet sur implants sur les deux maxillaires Médecine et Dentisterie Régénérative Soins sous narcose Dentisterie digitale, CFAO et radiologie 3D.
La gingivite et la parodontite sont deux maladies infectieuses, avec une participation immunitaire des tissus osseux et gingivaux. Cependant, il existe des différences clés :
1. Gingivite :
o Définition simplifiée : Inflammation des gencives causée par l’accumulation de plaque bactérienne dentaire, devenue pathogène.
o Symptômes : rougeur, douleur, gonflement, saignement des gencives lors du brossage.
o Pronostic : Réversible, avec une bonne hygiène bucco-dentaire et des soins professionnels.
2. Parodontite :
o Définition simplifiée : Stade avancé de la gingivite où l’infection s’étend aux structures osseuses de soutien des dents, essentiellement l’os alvéolaire et les ligaments dentaire (desmodonte).
o Symptômes :
o Pronostic :
Conclusion sur le diagnostic parodontal :
Un diagnostic professionnel réalisé par un parodontologue (dentiste spécialisé) qui comprend, outre l’examen clinique, différents bilans sont nécessaires pour différencier et traiter correctement les cas, en particulier :
Les principales causes d’une gingivite incluent :
1. Accumulation de plaque dentaire : La principale cause de gingivite est l’accumulation de plaque dentaire bactérienne et l’apparition de souches pathogènes: un film collant de bactéries sur les dents qui en s’épaississant avec le temps par la prolifération bactérienne, favorise l’apparition de souches bactériennes pathogènes, mesurables avec la technique PCR.
2. Mauvaise hygiène bucco-dentaire : Un brossage et un nettoyage interdentaire insuffisants permettent à la plaque de s’accumuler.
3. Tabagisme : Le tabac favorise l’inflammation des gencives en diminuant les défenses ostéo-immunitaires buccales par un accroissement du stress oxydatif des tissus mous et durs de la bouche.
4. Facteurs hormonaux : Les changements hormonaux, notamment pendant la grossesse, peuvent augmenter la sensibilité des gencives. (Gingivite gravidique)
5. Maladies systémiques : Certaines pathologies médicales, comme le diabète, peuvent augmenter le risque de gingivite.
Maintenir une bonne hygiène bucco-dentaire et des visites régulières chez le dentiste sont essentiels pour prévenir et traiter la gingivite.
La durée d’une gingivite peut varier en fonction de la gravité de l’inflammation et des mesures prises pour la traiter.
En général, une gingivite légère peut se résorber en une à deux semaines avec une hygiène bucco-dentaire adéquate et des soins appropriés, tels que le brossage régulier, l’utilisation du fil dentaire et des bains de bouche antiseptiques.
Cependant, si la gingivite est plus sévère ou persiste malgré les soins, il est essentiel de consulter un dentiste pour un traitement professionnel.
Pour soigner une gingivite douloureuse, il est important de suivre ces étapes :
1. Hygiène bucco-dentaire rigoureuse : Le contrôle de la plaque dentaire se fait systématiquement avec un colorant révélateur de plaque, avant le brossage et après le brossage. Brossez-vous les dents deux fois par jour avec une brosse à dents normale et un dentifrice. Utilisez du fil dentaire et des brossettes interdentaires pour éliminer la plaque bactérienne entre les dents.
2. Bains de bouche antiseptiques : Utilisez un bain de bouche antiseptique pour réduire l’inflammation et combattre les bactéries.
3. Consultation dentaire : Consultez un dentiste pour un nettoyage professionnel et des conseils personnalisés. Des traitements spécifiques peuvent être nécessaires selon la gravité de la gingivite.
4. Mode de vie sain : Évitez le tabac et adoptez une alimentation équilibrée riche en vitamines et minéraux pour soutenir la santé des gencives.
Le saignement des gencives est souvent un signe de gingivite, une inflammation des gencives causée principalement par l’accumulation de plaque bactérienne dentaire.
D’autres facteurs peuvent inclure :
1. Hygiène bucco-dentaire insuffisante : La plaque dentaire et le tartre infectent et irritent les gencives.
2. Maladies systémiques : Certaines pathologies, comme le diabète, peuvent rendre les infections des gencives plus graves.
3. Déficiences nutritionnelles : Un manque de vitamines, en particulier de vitamine C. Le scorbut est une forme grave de déficience en vitamine C
4. Tabagisme : Le tabac aggrave l’inflammation des gencives.
5. Changements hormonaux : Notamment pendant la grossesse.
Maintenir une bonne hygiène bucco-dentaire et consulter régulièrement un dentiste peut prévenir et traiter ces problèmes.
La cause principale de la parodontite est une infection grave des tissus mous et durs de soutient des dents, incluant différents facteurs tels que :
1. Accumulation de plaque et tartre : La plaque dentaire, non éliminée par les actions quotidiennes d’hygiène bucco-dentaire, se transforme en tartre par calcification. Ces formations calcaires bactériennes abritent et favorisent la formation des colonies de bactéries, augmentant l’inflammation et l’infection des tissus parodontaux.
2. Mauvaise hygiène bucco-dentaire : Un brossage et un nettoyage interdentaire insuffisants permettent à la plaque de s’accumuler.
3. Facteurs génétiques : Certains individus sont plus susceptibles de développer des maladies parodontales à cause d’une faiblesse immunitaire loco-régionale buccale.
4. Tabagisme : Le tabac aggrave l’inflammation des gencives et réduit la capacité de guérison.
5. Maladies systémiques : Le diabète, par exemple, peut augmenter le risque de parodontite.
6. Changements hormonaux : Les fluctuations hormonales, notamment pendant la grossesse, peuvent rendre les gencives plus vulnérables.
Il est essentiel de maintenir une bonne hygiène bucco-dentaire et de consulter régulièrement un dentiste pour prévenir et traiter la parodontite.
Pour soigner une parodontite sévère, plusieurs étapes sont nécessaires :
Il est essentiel de suivre les recommandations du dentiste pour un traitement efficace.
Pour offrir les meilleures expériences, nous utilisons des technologies telles que les cookies pour stocker et/ou accéder aux informations des appareils.
Le fait de ne pas consentir ou de retirer son consentement peut avoir un effet négatif sur certaines caractéristiques et fonctions.


